Gênese do câncer
A célula cancerosa é originada de uma célula normal que foi induzida a mudar suas características naturais relacionadas à sua vida celular. Entre essas características destacam-se: a) descontrole da reprodução celular, ou seja, num determinado tempo do seu período vital a célula produz o dobro ou o triplo de células; b) após o ciclo normal de vida, a célula morre naturalmente por desgaste metabólico do DNA e organelas num processo conhecido por apoptose, enquanto que na célula cancerosa esse ciclo de vida se prolonga por muito tempo. As conseqüências desses dois processos, geralmente de ocorrência individualizada, se devem ao acúmulo de células anormais que iniciam a formação do tumor.
Vários eventos biológicos induzem uma célula normal se tornar cancerosa, dos quais três causas são bem conhecidas: 1) infecção por vírus específicos que desarranjam o controle genético da célula por interferência no DNA; 2) indução por agentes físicos (raio X e outras radiações) ou agentes químicos (ex.: HO· ou radical hidroxil) que promovem a quebra cromossômica e induz a atividade de oncogenes; 3)mutações espontâneas (fresh mutation) que provocam quebras cromossômicas com trocas (ou translocações) dos pedaços desses cromossomos, deleção de bases nitrogenadas do DNA, ou mutação de bases nitrogenadas. Todas essas alterações apresentadas são capazes de induzir a atividade de oncogenes.
Após a célula ter sido transformada geneticamente, a sua capacidade de se viabilizar em célula cancerosa é muito pequena, pois depende da mesma “ser aceita” no ambiente celular ou tecidual em que ela está inserida. Na grande maioria das vezes essas células não são aceitas e essa não aceitação decorre por meio de três mecanismos biológicos: 1) a células cancerosa recém-formada é eliminada pela sua inviabilidade naquele ambiente celular; 2) a célula cancerosa consegue se reproduzir no tecido, porém em disputa com as outras células normais, as células cancerosas recém-formadas não recebem nutrientes por falta de vascularização – processo importante para torna-las viáveis; essa falta de vascularização é uma reação natural do tecido em que as células cancerosas estão instaladas; 3) o aparecimento de célula(s) cancerosa(s) desencadeia forte reação imunológica contra sua(s) presença(s), efetuada por linfócitos T-CD8 (células citotóxicas) ou células NK.
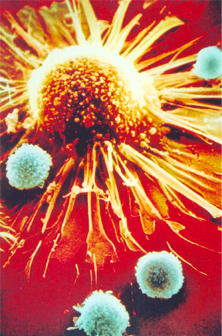
Por todas essas razões o aparecimento de células cancerosas se torna extremamente limitado. Assim, a viabilização da célula cancerosa a faz “vencedora” após superar todos os obstáculos apresentados até aqui. Quando a célula cancerosa se impõe num tecido, ela forma o tumor primário fixo, algumas vezes sentido pela apalpação, ou detectados por diagnósticos de imagens (radiografias, ultrassom, tomografias, etc.), ou percebidos por meio de marcadores tumorais (ex.: PSA-antígeno específico prostático, etc.). Na fase do tumor primário, precocemente identificado, é possível a sua remoção cirúrgica ou terapêutica (quimioterapia e radioterapia, principalmente). Porém, em expressivo número de situações o tumor primário cresce, atrai a vascularização para sua atividade metabólica,
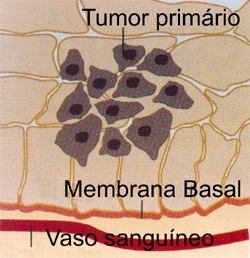
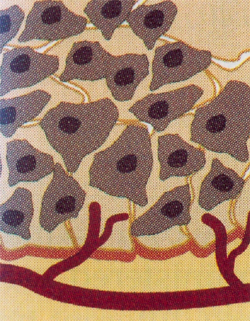
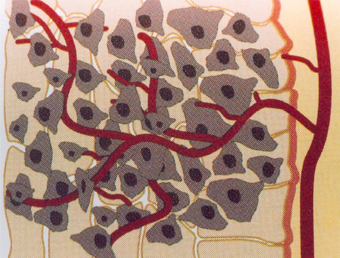
e o seu deslocamento para outros tecidos.
fato que permite o deslocamento vascular das células cancerosas para outros tecidos, cujo processo é conhecido por metástase. Essa fase, geralmente caracterizada por descontroles metabólicos dos tecidos invadidos, é muitas vezes prejudicada pela dificuldade da reação imunológica do organismo devido aos múltiplos efeitos inflamatórios causados pelas células tumorais. Esses focos inflamatórios enfraquecem a reação imunológica tornando o organismo cada vez mais susceptível à invasão das células tumorais.
A Imunologia do Câncer
Nos últimos 15 anos a imunidade inata passou a ser muito conhecida especialmente devido ao desenvolvimento da imunologia, em grande parte impulsionada pela infecção causada pelo vírus HIV. A inflamação, marca característica do processo imunológico reacional, tem ganhado reconhecimento como um contribuidor subjacente para as doenças crônicas que incluem diabetes, depressão, doença de Crohn e doença cardíaca. Recentemente os pesquisadores obtiveram indícios da conexão entre inflamação e câncer, transformando completamente o entendimento do câncer. Como se sabe, o câncer começa com uma série de mudanças genéticas induzidas por vários fatores: vírus, drogas, radiações, etc, que atacam um ou mais grupos de células, tornando-as com excessiva capacidade de reprodução e, assim, invadem tecidos vizinhos, onde tem início a malignidade. Um exemplo da biologia do câncer, por indução viral, ocorre na leucemia e linfoma das células T do adulto.
Eventualmente alguns tumores celulares podem se deslizar da matriz ou local de origem e dar início a novos tumores celulares em outros tecidos distantes.
Estudos imunológicos têm revelado que a progressão da doença tecidual para a forma invasiva do câncer requer células que participam normalmente de processos de cicatrização e outras atividades funcionais para serem desviadas para o local onde se está iniciando a formação de tecido pré-maligno; essas células são “seqüestradas” nesse ambiente “pré-maligno” para se tornarem cúmplices na carcinogênese. Assim, compreende-se que um tumor não é somente um conjunto de células aberrantes, mas é dependente também de vários fatores como o micro ambiente tumoral que abrange células do tecido imunológico e sinais químicos que cruzam uma extensa rede de vasos sanguíneos. Esse novo ponto de vista de compreender o câncer implica que a erradicação até a última célula cancerosa se torna necessária.
Um outro fato importante na imunologia dos tumores se refere ao TNF (Fator de necrose tumoral), descoberto no final da década de 90, em que esta citocina quando administrada diretamente no tumor induzia a morte das células cancerosas. Entretanto, pesquisas recentes demonstraram que quando a presença do TNF se tornasse crônica no tumor, sua ação era ao contrário do que se previa. A explicação é de que o gene produtor do TNF se desligava e dessa forma não se produzia mais TNF (afinal havia alguma concentração no tumor) e por essa razão o tumor não se contraía ou retraía. Essas pesquisas foram realizadas em camundongos. Recentemente o TNF tem sido relacionado como um sinalizador de processos proinflamatórios com tendência prémaligna. Esse fato se torna evidente em algumas situações já bem conhecidas entre a relação “inflamação e câncer” em dois exemplos típicos:
a) a infecção com a bactéria Helicobacter pylori induz a um tipo de inflamação que aumenta as chances da pessoa desenvolver o câncer gástrico.
b) a infecção com o vírus da hepatite C também induz a inflamação no fígado com grande risco de causar câncer hepático.
Por tudo o que se pode ler até o presente, presume-se que um determinado tumor pode “armar uma cilada” contra o sistema imune com o objetivo de dar continuidade à sua sobrevivência e ao seu crescimento. Os anticorpos e as células TCD8 do sistema imune adaptativo podem, às vezes, atacar e destruir as células cancerosas.
A indústria farmacêutica e os pesquisadores têm procurado obter novas terapias para também “armar uma cilada” contra as células cancerosas. Entre essas novas terapias feitas com drogas biotecnológicas destacam-se os anticorpos monoclonais – anticorpos idênticos que são capazes de atacar antígenos de células cancerosas. Os anticorpos monoclonais são classificados deimunoterapia passiva porque são produzidos em cultura de células ou em cobaias e depois injetadas diretamente no paciente. Esse processo induzido laboratorialmente é mais rápido e eficiente em relação à reação imunológica em que o próprio paciente produz o seu anticorpo contra os antígenos das células cancerosas. Em contraste, as vacinas contra câncer – que até agora tem mostrado resultados frustrantes – são classificados como imunoterapia ativa. Nesse caso o paciente recebe a injeção de um antígeno, geralmente extraído das células cancerosas, para induzir a reação do seu próprio sistema imunológico.
Os antígenos do câncer são mais difíceis para serem identificados daqueles existentes em patógenos (ex.: vírus, bactérias) pois as células cancerosas são formas mutantes das próprias células da pessoa afetada pelo câncer. Assim, o sistema imune adaptativo nem sempre as vê como células estranhas e o tumor pode enganar o organismo, induzindo-o a desligar a resposta imunológica. Nesse novo contexto de entendimento da progressão do câncer, situam-se novas perspectivas, agora de base imunológica, para inibir a ação das células malignas.
Novas perspectivas para combater as células cancerosas
A produção de vacina contra o câncer tem sido o desejo de todos aqueles que lidam com esse grave problema. Nesse contexto se juntam pesquisadores das áreas imunológica, citológica, cito-patológica, genética, ambiental, farmacológica, epidemiológica, bioquímica, fisio-química e informática. As indústrias farmacêuticas também entram nessa acirrada luta para obter vacinas específicas contra os mais diversos tipos de câncer. Entretanto, tudo indica que o câncer tem um desenvolvimento quase personalizado para cada pessoa, pois o seu desenvolvimento depende da fragilidade da reação biológica, quer seja:
a) predisposição biológica, ambiental ou comportamental;
b) imunidade;
c) equilíbrio psíquico-biológico;
d) atendimento médico adequado.
Por todas essas razões a produção de vacina contra o câncer é algo que deverá obedecer um critério personalizado, em detrimento da vacinação tradicional – ou pluripessoal. Dentre as propostas que podem resultar em sucesso se destaca aquela em que se inicia pela extração do tumor ou das células cancerosas e, a partir daí, estimular ações imunológicas contra elas. Essas ações incluem:
a) extração de milhares de macrófagos e células dendríticas do paciente com as células cancerosas;
b) a retirada de antígeno das células cancerosas e sua inserção nos macrófagos e células dendríticas que foram isoladas (todo esse processo se faz em meio de cultura apropriado);
c) aguardar que os milhares de macrófagos e células dendríticas se ativam e passam a produzir interleucinas e citocinas capazes de estimular o sistema imunológico adaptativo do paciente (linfócitos T-CD4 e T-CD8, e linfócitos B);
d) injeção desses macrófagos e células dendríticas ativadas como células apresentadoras de antígenos no organismo do paciente;
e) finalmente esperar o bloqueio e as atividades das células cancerosas. O esquema abaixo, resume a produção de “vacina personalizada”.

Referências
– Contran, R.S.; Kumar, V.; Collins, T. Pathologic Basis of disease.W.B. Saundens Co. Philadelfia, USA, 2001.
– Stix, G. A malignant flame. Scientific American, 297:42-49, 2007.
Trabalho produzido pela Academia de Ciência e Tecnologia de São José do Rio Preto, SP. Esse trabalho é apresentado em aulas nos cursos de pós-graduação lato-sensu de Hematologia Clínica, Laboratorial e Molecular.
Endereço para correspondência:
Prof. Dr. Paulo Cesar Naoum
a.c.t@terra.com.br
Tel. (17) 3233-4490